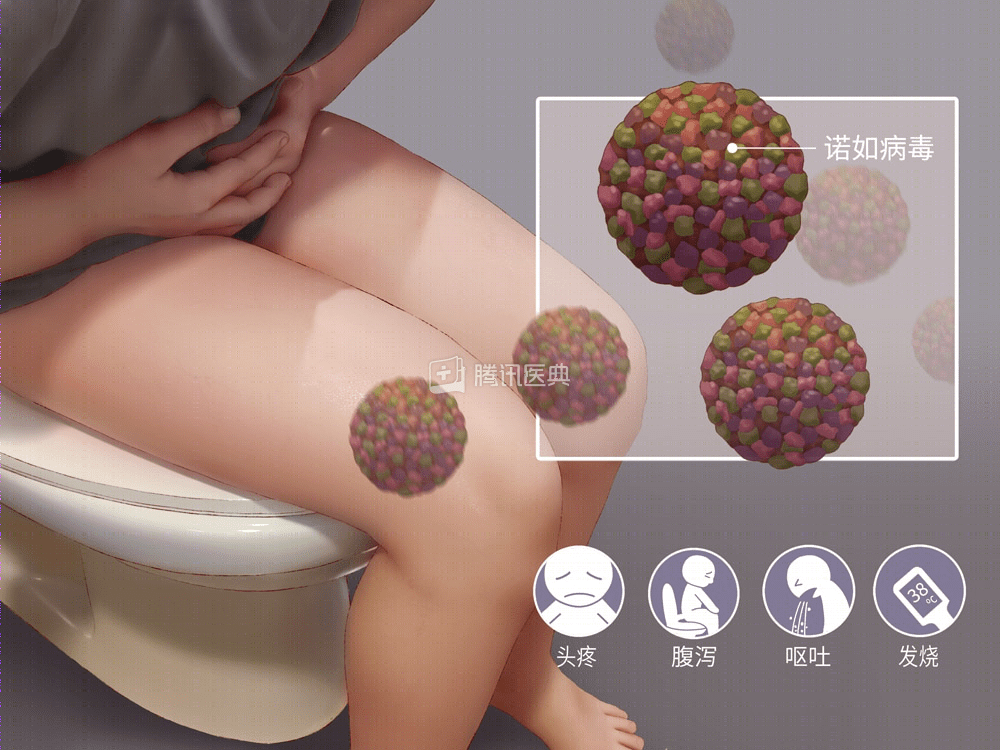
正确认识乙肝 哪些生活方式会传染乙肝
世界肝炎日 2010年世界卫生大会WHO与5月21日通过决议,决定将每年的7月28日定为“世界肝炎日”,以此来增加人们对于肝炎这一疾病所造成危害的认识,凝聚解决这一问题的共识。 乙型病毒性肝炎是由乙肝病毒(HBV)引起的、以肝脏炎性病变为主并可引起多器官损害的一种传染病。本病广泛流行于世界各国,主要侵犯儿童及青壮年,少数患者可转化为肝硬化或肝癌。因此,它已成为严重威胁人类健康的世界性疾病,也是我国当前流行最为广泛、危害性最严重的一种传染病。乙型病毒性肝炎无一定的流行期,一年四季均可发病,但多属散发。近年来乙肝发病率呈明显增高趋势。 乙肝病毒的四大特性 一、嗜肝性。乙肝病毒感染人体后,随着血流进入肝脏,通过肝细胞膜上的乙肝病毒受体直接与肝细胞膜结合,先脱去外壳,其核心进入胞浆;然后脱去核壳,其病毒基因进入吒扣胞核内复制(即相当于繁殖)。治疗药物必须是小分子才能进入细胞内,而且还要对肝细胞无毒性作用。 二、泛嗜性。随着检验技术的进步,发现乙肝病毒可以感染淋巴细胞不能达到的组织,如周围血单核细胞、脾;骨髓、淋巴结、小肠、胰腺、肾上腺、睾丸、卵巢等。一般人认为将凸肝病毒引起的肝硬化或肝癌手术切除,换一个无乙肝感染的正常的肝全好些。其实不然,近年肝移置术后结果提示,在没有采取任何预防乙肝预防措施的前提下,乙肝病毒相关性肝病行肝移植术后,乙肝病毒的再感染率高达90%。采取乙肝高价免疫球蛋白和拉米呋定联合抗病毒措施,可使其再感染率降低至30%。可见患者体内其他组织潜伏病毒,是术后肝脏再感染的来源。 三、变异性。乙肝病毒是一种易于变异的病毒,为了逃避机体对其消除和杀伤而发生的变异,可在乙肝病毒结构不同部位发生,变异可自发或在药物治疗后发生。变异的乙肝病毒不仅对人体致病性发生改变,还将影响对乙型肝炎的诊断、治疗和预防。发生变异的乙肝病毒对以首有效的药特产生抵抗打;从而降低疗效或产生耐药现象。 四、不可杀性。乙肝病毒进入人体的肝细胞内,在细胞酶的作用下,最后形成共价闭合环状基因(CCCDNA),它是形成乙肝病毒的原始模板,稳定的生存于细胞核内,不断的复制乙肝病毒。当今尚未研究出一种杀灭这种模板的药物。目前使用的药物主要是抑制模板的复制,一旦停药解除抑制作用,这种模板又会重新复制乙肝病毒。
如何判断乙肝传染性
怎样判断乙肝传染性 乙肝的发病呈家族或单个散发,先天或出生时感染者,一般病毒携带往往呈慢性甚至终身携带,后天感染者的一般很少发生慢性乙肝。从这个角度看乙肝的传染性主要是针对家族成员以及血液,血制品,手术,外伤等情况而言。一般接触几乎不会导致HBV感染而引起慢性乙肝。绝大多数的正常人,接触HBV后,体内都有正常的免疫临视系统及处理系统,病毒侵入体内,可及时被发现并于以清除,这样一个过程,大多数人都在不知不觉中进行和完成。如果出现以下几情况,均可以为HBV处于高传染期。 1,乙肝“三对”(HBV五项指标)检查时出现大三阳的情况,即表面抗原(HBsAG)E抗原(HBeAG)核心抗体(HBcAB)同时阳性,这是HBV经典组合模式。其中E抗原阳性是HBV复制的直接证据,这种情况出现,表示体内有HBV复制,传染性强。(分为乙肝表面抗原、表面抗体、E抗原、E抗体、核心抗体、乙肝前S1抗原) 2,乙肝“三对”检查,出现小三阳的情况即表面抗原,E抗体,核心抗体同时阳性。同时乙肝病毒脱氧核糖核酸(HBV-DNA)呈阳性,说明HBV有变异情况发生,虽然E抗原为阴性,但及HBV-DNA却为阳性,足以说明HBVAB处于复制状态传染强。 3,乙肝“三对”检查,出现表面抗原,核心抗体为阳性,甚至于只有核心抗体为阳性时,HBV-DNA检测仍为阳性,这依然反映HBV仍处于复制状态,传染性强。 4,乙肝“三对”检查,只有核心抗体为阳性,但核心抗体的免疫球旦白M(抗HBCIGM)为阳性,也说明具有传染性。 5,乙肝“三对”检查,全部为阴性,但是肝功能异常,进一步检查HBV-DNA或抗HBCIGM为阳性,也可说明HBV仍具传染性。 6,如果血液HBV检查没有发现阳性指证,但及肝功持续异常,经肝组织活检,发现HBVE抗原或核心抗体为阳性,仍可说明乙肝有传染性,衡量乙肝是否传染的最重要指标是HBR-DNA和E抗原,无论什么情况下,只要这两项呈阳性,就可认为,具有传染性。 哪些生活方式会传染乙肝 血液是乙肝传播的重要途径。输血过程中被感染乙肝比较常见,注射器的针头、手术器械也是重要的源头。只能尽量不接触血液,才能降低传染乙肝几率。 母婴传播乙肝占相当大的比例。乙肝母亲可将乙肝病毒传给新生儿,尤其携带乙肝表面抗原的母亲为主要的感染类型。新生儿注射乙肝免疫球蛋白,可以有效阻止乙肝母婴传播,有效率达90%以上。 性生活不当易惹乙肝。精液、阴道分泌物能传播乙肝病毒,保险方法是打乙肝疫苗或使用安全套。 接吻一般不会发生传播。科学实验证明:含有乙肝病毒的唾液不能使猩猩感染,故接吻一般不会发生传播。除非对方口腔出血,此时接吻有可能传染乙肝。 蚊子叮咬不会传播乙肝。乙肝病毒在蚊子体内只能存活48小时,而蚊子吸血的间隔时间在72小时以上,所以蚊子叮咬不会传播乙肝。 一起就餐不会传染乙肝。乙肝病毒不经胃肠道传播,乙型肝炎不是胃肠道传染病。共餐、共用食具不会传染,一家人不需要分餐。 如何预防乙肝 应采取以疫苗接种和切断传播途径为重点的综合性措施。 一.乙肝疫苗和乙肝免疫球蛋白(HBIG)的应用在目前HBsAg携带者广泛存在,传染源管理十分困难的情况下,控制和预防乙型肝炎,关键性措施是用乙肝疫苗预防。我国已将乙肝疫苗接种纳入计划免疫,此外下列人群亦为乙肝疫苗接种的适应症:①HBsAg阳性,特别是HBeAg同时阳性母亲所生的新生儿;②乙肝高发区3岁以下幼儿;③医务人员,接触血液的人员;④多次接受输血及血制品的患者;⑤HBsAg阳性者家庭成员,尤其是配偶,凡是患有急性或慢性疾病或对福尔马林和抑菌剂硫柳汞过敏者禁用。 接种乙肝疫苗因人而异我国应用的免疫剂量和程序;①HBsAg阳性孕妇的新生儿用30μg免疫3针;②HBsAg阴性孕妇的新生儿第1针为30μg,第2、3针各为10μg;③高危人群,如肾透析患者和其他职业性与乙肝密切接触者用20μg免疫3针;④其他一般易感人群(包括儿童、成人)10μg免疫3针。以上均按0、1、6月免疫程序,但新生儿第1针应在出生后24小时内接种,免疫效果更好。也有用0、1、2月免疫程序者。目前多主张对高危人群(尤其HBsAg阳性,同时HBcAg阳性孕妇的新生儿;意外受HBV感染,如被HBsAg阳性血液污染的针头刺伤或被HBsAg阳性血液溅入眼结膜或口腔粘膜或输入HBsAg阳性血液、手术刀损伤皮肤等),一般应立即(24小时之内)肌肉注射乙肝免疫球蛋白。如HBIG每毫升含抗-HBs200IU以上者可注射0.5~0.7ml/kg。 目前国内生产的HBIG,其抗-HBs含量为每毫升60~160IU(多数100IU),因此用量为0.075~0.2ml/kg(依含量不同而定)。剂量以能使体内抗-HBs达100mIU/ml以上为度(有保护作用)。注射HBIG后,要接种乙肝疫苗3针,第1针30μg,第2、3针各10μg,按0、1、6月程序接种。乙肝疫苗注射部位以上臂三角肌肌肉注射为宜。乙肝疫苗副作用很轻,多为局部疼痛,偶有红肿或硬结,可有发热、疲乏者。>38℃者1.8%,罕见引起格林-巴利综合征(0.5/10万)。关于加强注射问题,意见不一致。由于接种3针后抗体可维持3~5年,若测定抗-HBs≤10mIU/ml,加强1次(10或20μg),遇有下列情况应予加强免疫:如高危人群,包括医务人员,特别是血透析工作者;经常接受血制品者;配偶中一方为HBcAg阳性者,包括已注射过疫苗的另一方。 乙肝疫苗可与其他疫苗如百白破、卡介苗、麻疹疫苗、脊髓灰质炎疫苗等任何一种计划免疫制品联合免疫,未见明显互相干扰作用。接种乙肝疫苗后,有5%~15%接种者无应答,不产生抗-HBs。是当前研究的一个热点。免疫无应答主要是于HBsAg孕妇的新生儿中。孕妇血清HBV-DNA含量高,是导致免疫失败的主因。也有认为无应答者已有HBV的感染。是否与HBV突变株有关,有待研究。 二。切断传播途径重点在于防止通过血液和体液传播。措施为:①注射器、针头、针灸针、采血针等应高压蒸气消毒或煮沸20min;②预防接种或注射药物要1人1针1筒,使用1次性注射器;③严格筛选和管理供血员,采用敏感的检测方法;④严格掌握输血和血制品。小三阳也就是说乙肝病毒携带者是不存在传染性的。 |
||